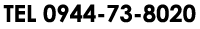6月, 2018年
筋活ダイエット
 女子栄養大学の月刊誌 栄養と料理の2018年7月号で、「筋肉をつけて、体をひきしめる!50歳からの筋活ダイエット」が特集されています。
女子栄養大学の月刊誌 栄養と料理の2018年7月号で、「筋肉をつけて、体をひきしめる!50歳からの筋活ダイエット」が特集されています。おなかや二の腕、背中やお尻のぜい肉が目立つ季節です。ダイエットへの関心も高まりますが、「やせ方」を間違えると一気に老け込んでしまうリスクもあるとして、若々しく体を引きしめるための食事法とトレーニング法が紹介されていました。
女性ホルモンには体内の脂肪を分解する働きがありますが、閉経を迎える50歳ごろからは、その働きが失われ、体に脂肪がつきやすくなります。
50歳代からの筋肉は、自分で意識して作っていくことが大事です。必要な栄養と、運動による刺激を、適切に体に与えるのが理想的です。
それには、ちょっとしたコツがありますと書いてありました。
筋肉の材料となるのはたんぱく質ですが、どれくらいの量をどんなタイミングで取ると効率がよいか、最近の研究でわかってきました。
量:毎食20〜30g、質:「低脂肪・高タンパク質」かつ「植物性と動物性をバランスよく」、タイミング:運動の前後30分以内にとるのが理想です。
筋肉づくりのカギを握るアミノ酸のロイシンが豊富なホエイプロテインを利用するのもよいそうです。
筋肉は運動の刺激を受けて成長します。なるべく毎日20分以上のウォーキングと階段昇降運動、そして、1日おきに筋トレを行いましょう。
配信 Willmake143
サラサラ唾液はアンチエイジングの秘訣
 長生きとアンチエイジングの秘訣は、サラサラ唾液にあった!という記事が週刊朝日2018年6月29日号に載っていました。
長生きとアンチエイジングの秘訣は、サラサラ唾液にあった!という記事が週刊朝日2018年6月29日号に載っていました。唾液は1日にどのくらい分泌されているかご存知ですか?日本大学歯学部摂食機能療法学講座の植田耕一郎教授は
「1〜1.5リットルくらいですね。ペットボトル1本分の唾液が、毎日私たちの体の中で作られています」と記事の中で述べています。
唾液には口の中をきれいにする自浄作用があります。唾液の分泌が減ると、さまざまな問題が起こります。
高齢者にとって一番こわいのは、誤嚥性肺炎のリスクが高まることではないかと記事には書いてありました。
「そのようなリスクを回避するためにも、若いうちから唾液の分泌には気をつかいたいですね。
唾液が増えれば口の中の細菌が減り、虫歯や歯周病を防ぐこともできます。その歯周病を防ぐということは、糖尿病や動脈硬化を予防することにもつながってくるのです。
唾液の分泌を促すことは、健康に長生きするためにとても大事なことなのです」と植田教授はいっています。
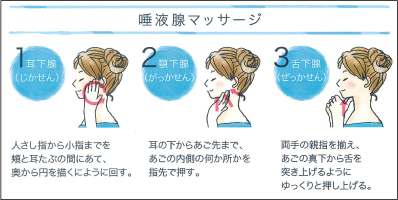 記事の中で、植田教授は唾液の分泌を促進する唾液腺マッサージを紹介していました。
記事の中で、植田教授は唾液の分泌を促進する唾液腺マッサージを紹介していました。
耳下腺、顎下腺、舌下腺。この3大唾液腺を指で刺激して、唾液の分泌を促しましょう。
唾液にはサラサラした “サラサラ唾液” とネバネバした “ネバネバ唾液” があります。
口の中を洗浄し、中性に保ってくれるのはサラサラ唾液です。耳下腺から出る唾液はほとんどがサラサラ唾液だそうです。
「なので、耳下腺を中心にマッサージをしていただくといいと思います。
耳下腺を刺激するには、ちょうど頬の中央に当る部分を指でマッサージすることです。
自分で“口の中が渇いているな”と感じたときは、ぜひやってみてください」と植田教授はすすめています。
人はストレスを感じると交感神経が優位になります。交感神経が刺激されるとネバネバ唾液が分泌され、サラサラ唾液の分泌は減少します。
心身がリラックスすれば、交感神経ではなく、副交感神経が優位になります。副交感神経が刺激されると、サラサラ唾液が分泌されます。
口の中の衛生状態を保つには歯磨き等も大事なことですが、“まずはストレスコントロール”ということを覚えておきたいですねと書いてありました。唾液は健康のバロメーターです。
配信 Willmake143
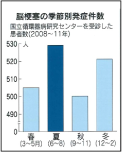
夏に発症増える脳梗塞
 2018年6月23日の日経新聞が、梅雨時から8月にかけての夏に発症する人が増える脳梗塞についての記事を載せていました。
2018年6月23日の日経新聞が、梅雨時から8月にかけての夏に発症する人が増える脳梗塞についての記事を載せていました。脳梗塞とは脳の血管に血栓(血液の塊)が詰まり、血流が途絶えることで、脳の組織が死んでいく病気です。原因によって3つの型に大別されるそうです。
1つ目は、脳の太い血管から枝分かれした細い血管が詰まる「ラクナ梗塞」。
2つ目は、頸動脈や脳の太い血管に血栓ができて詰まる「アテローム血栓性脳梗塞」。
3つ目は、心臓にできた血栓が血流に乗って脳に運ばれ、太い血管を詰まらせる「心原性脳塞栓症」。
とりわけ夏に発症しやすいのが、ラクナ梗塞とアテローム血栓性脳梗塞だと書いてありました。
 東海大学医学部神経内科学の滝沢俊也教授は「6月から増え始めて8月に最も多くなるので、今から注意してほしい」と話しています。
東海大学医学部神経内科学の滝沢俊也教授は「6月から増え始めて8月に最も多くなるので、今から注意してほしい」と話しています。夏に脳梗塞が増える大きな原因は脱水です。暑さでたくさんの汗をかくと、血液中の水分量が不足し、粘り気のあるドロドロとした状態になって、血栓ができやすくなります。
夏の脳梗塞を防ぐには、こまめな水分補給が大切です。特に高齢者はのどの渇きを感じにくく、脱水状態に陥りやすくなります。
夜間のトイレを避けようと、水分摂取を控える傾向もありますが、夏は日中はもちろん、就寝中にも汗をかくので、寝る前や起床後にも水分を取る習慣をつけて下さいと書いてありました。
「ビールなどのアルコールには発汗作用や利尿作用があるので、飲酒後は必ず水分を取ることが大切」と滝沢教授は助言しています。
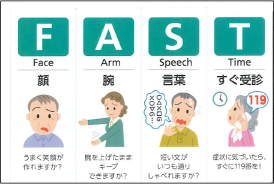 また、山王病院・山王メディカルセンター脳血管センターの内山真一郎センター長と滝沢教授は、脳梗塞の兆しとして「FASTを覚えておくといい」と、いっています。
また、山王病院・山王メディカルセンター脳血管センターの内山真一郎センター長と滝沢教授は、脳梗塞の兆しとして「FASTを覚えておくといい」と、いっています。顔の片側が下がってゆがむ、片方の腕に力が入らない、言葉のろれつが回らないといった症状が1つでも見られたら、一刻も早く救急車を呼ぶ。
脳梗塞は発症から時間がたつほど、半身のまひや言語障害などの重篤な後遺症を残しやすく、命を落とすこともあります。
しかし、4・5時間以内に血栓を溶かす治療や、8時間以内に血栓を機械的に取り除く治療ができれば、症状が改善する可能性もあります。
少しでも疑わしい脳梗塞の症状があれば、ためらわずに救急車を呼ぶことが重要だと記事の最後に書かれていました。
配信 Willmake143
認知症巡るリスクも補償する保険
 2007年、愛知県大府市のJR共和駅構内で、認知症患者の男性(当時91歳)が線路に侵入し、電車にはねられて死亡する事故がありました。JR東海は、事故による振替輸送費や人件費などの損害を受けたとして、家族に対して損害賠償を求める起訴を起こしました。一審では別居する長男と同居し介護していた妻(当時85歳)に監督責任があるとして、2人に対して約720万円の損害賠償を命じました。二審でも妻に約360万円の支払いを命じています。最終的には、2016年、最高裁で家族への賠償は棄却されましたが、今後、認知症患者が増え、事故が多発すれば、家族が責任を取らされる可能性は十分あります。それをカバーしてくれる個人賠償責任保険が2018年6月20日の日経新聞で紹介されていました。
2007年、愛知県大府市のJR共和駅構内で、認知症患者の男性(当時91歳)が線路に侵入し、電車にはねられて死亡する事故がありました。JR東海は、事故による振替輸送費や人件費などの損害を受けたとして、家族に対して損害賠償を求める起訴を起こしました。一審では別居する長男と同居し介護していた妻(当時85歳)に監督責任があるとして、2人に対して約720万円の損害賠償を命じました。二審でも妻に約360万円の支払いを命じています。最終的には、2016年、最高裁で家族への賠償は棄却されましたが、今後、認知症患者が増え、事故が多発すれば、家族が責任を取らされる可能性は十分あります。それをカバーしてくれる個人賠償責任保険が2018年6月20日の日経新聞で紹介されていました。
福岡県久留米市は5月31日、認知症患者が徘徊中に鉄道事故などに遭い、家族が賠償請求された場合に備え、市が代わって個人賠償責任保険に加入する事業を10月に始めると発表しました。保険料は市が全額負担するそうです。
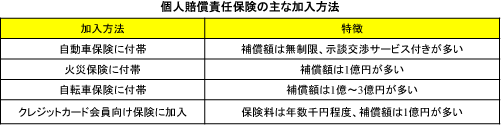
個人賠償責任保険は家族の誰かが第三者に損害を与えた際にその賠償金を補償してくれるものです。
この保険はほとんど単体では発売されておらず、自動車保険、火災保険、クレジットカードの特約として付帯されます。
たとえば認知症の親と同居している場合、家族が監督義務者となります。そのため、きちんと監督しないと、何かあった場合、賠償責任を負わされる可能性が高くなります。
認知症などで被保険者本人が法的な責任をとれない場合、賠償責任を負った別居の子や成年後見人なども補償の対象に加える保険が相次いで発売されています。
電車などの運行不能による損害賠償を補償する特約も登場し、三井住友海上とあいおいニッセイ同和損保が17年1月から手掛けています。
個人賠償責任保険を選ぶ際は示談交渉サービスが利用できるかどうかにも着目して下さい。事故で損害を与えた際、被害者との間に入って示談交渉を代行してもらえるサービスです。
事故発生時の対応が必要な自動車保険の特約として加入する個人賠償責任保険などでは利用できるケースが多いと新聞には書いてありました。
配信 Willmake143
75歳で変わる病気の常識
 古い常識を捨てて、「75歳」前後を境に変わる病気のリスクを知り、考え方を変えることが健康長寿の秘訣だという内容の記事を週刊朝日2018年6月8日号が掲載していました。
古い常識を捨てて、「75歳」前後を境に変わる病気のリスクを知り、考え方を変えることが健康長寿の秘訣だという内容の記事を週刊朝日2018年6月8日号が掲載していました。
2017年に日本老年学会・日本老年医学会は、75歳以上を「高齢者」、65歳以上74歳以下を「准高齢者」とする新たな定義を提言しました。
これまで、高齢者は65歳以上とされてきましたが、同学会は、多くの科学的なデータをもとに検証。現在の高齢者は10年前に比べ、身体の働きや知的能力が5〜10歳は若返っていると判断したそうです。
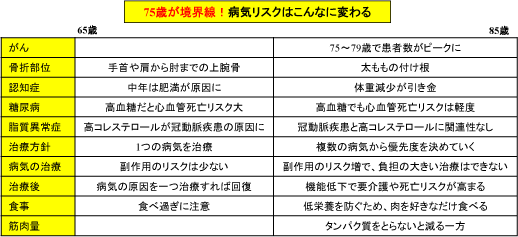
加齢とともに身体機能は直線的に落ちていくと思われがちですが、実際は段階的にガクッと落ちていきます。そこに節目(境目)があるのだそうです。
高齢者は個人差が大きく一律には言えませんが、その節目が「75歳」だということです。
健康と要介護の中間で、加齢に伴い心身の活力が低下し、ストレスも重なって生活機能が障害されて要介護や死亡に陥りやすい状態を「フレイル」といいます。
健康の度合いにばらつきがある75歳以上の人をフレイルという観点で見ることにより、治療成績、薬物の有害作用、予後等を予測できるといわれています。
それでは高齢者はどんな生活をしたらいいのでしょうか?顕著に変化が出るのは、食事だと書いてありました。
若いころは、肥満、メタボリックシンドロームは健康を損なうリスクとして摂生を求められていたのに、高齢者になると逆に「低栄養による体重減少に注意しましょう」と大きく転換します。
高齢者の低栄養はサルコぺニアにつながり、筋力低下・身体機能低下を誘導し、活動度や消費エネルギーの減少、食欲低下をもたらします。
東京都健康長寿医療センターの折茂肇名誉院長は「高齢者のからだの機能は、すべて衰えています。個々の臓器の病気にこだわりすぎず、総合的に見て病気があったとしても元気で日常生活ができればいいという意識・考え方に変えていくのがいいでしょう」と述べています。
人生100年時代と呼ばれる時代。高齢者の健康や病気についての考え方が、大きな転換期を迎えつつあります。
配信 Willmake143